Jak wyprostować haluksy? Kompleksowy przewodnik po skutecznych metodach korekcji
- Haluksy to nabyta deformacja palucha, często wywołana genetyką, nieodpowiednim obuwiem i płaskostopiem.
- Leczenie nieoperacyjne (ćwiczenia, fizjoterapia, aparaty korekcyjne, wkładki ortopedyczne) ma na celu łagodzenie bólu i spowolnienie postępu deformacji.
- Domowe sposoby, takie jak okłady z lodu czy kąpiele, mogą przynieść tymczasową ulgę w dolegliwościach bólowych.
- Operacja jest rozważana, gdy metody zachowawcze są nieskuteczne, ból jest silny, a deformacja postępuje.
- Nowoczesne techniki operacyjne, w tym małoinwazyjna metoda MICA, oferują krótszy czas rekonwalescencji.
- Kluczową rolę w zapobieganiu i leczeniu haluksów odgrywa profilaktyka, w tym noszenie odpowiedniego obuwia i regularne ćwiczenia stóp.
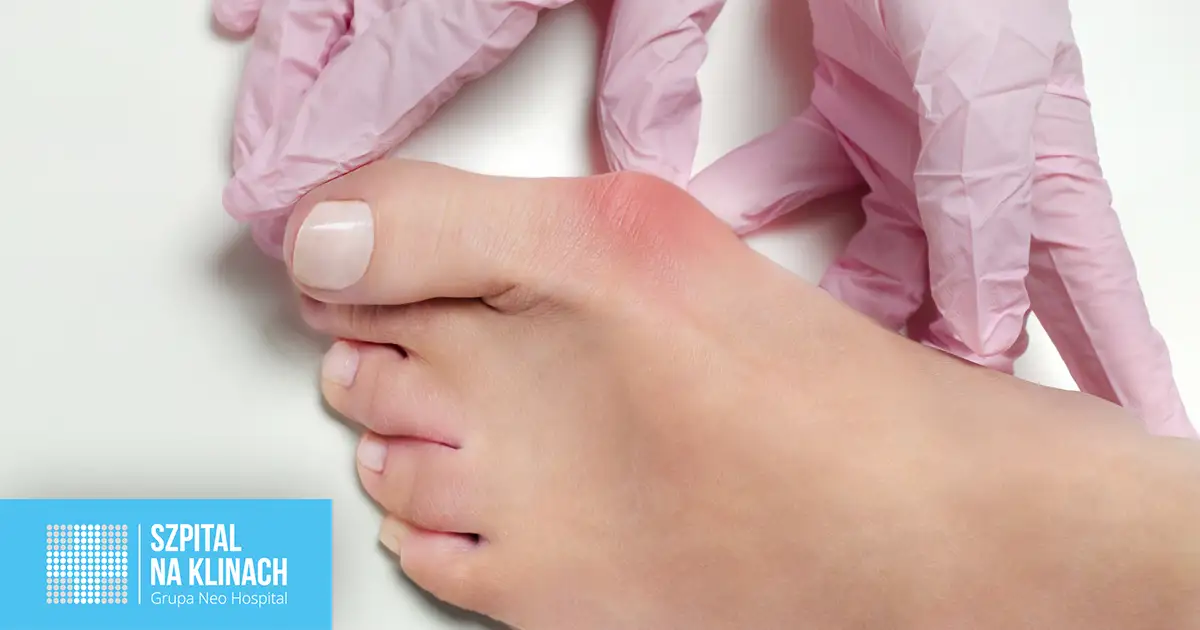
Co to jest haluks i dlaczego nie jest to tylko defekt kosmetyczny?
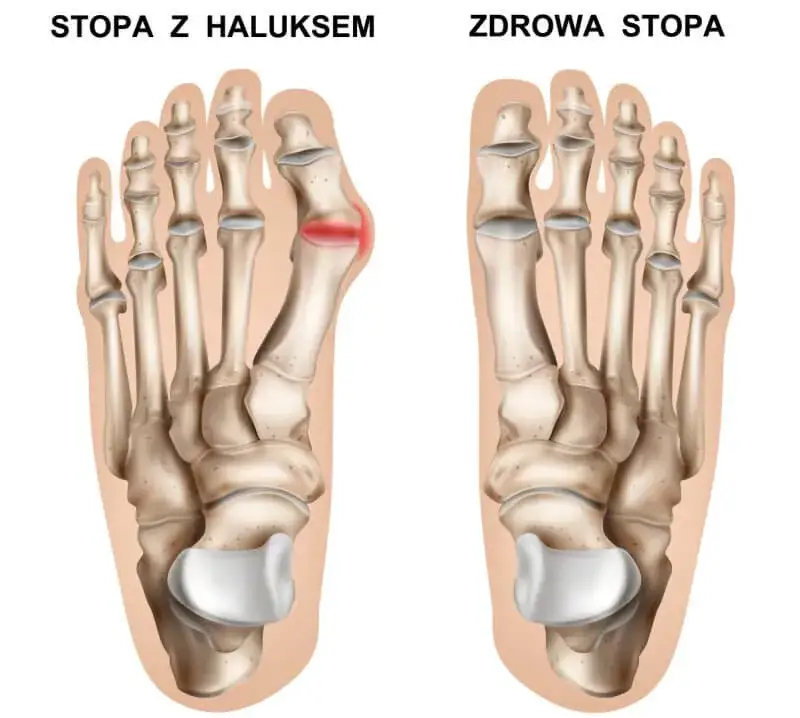
Haluks, medycznie znany jako paluch koślawy, to deformacja nabyta, która charakteryzuje się bocznym odchyleniem palucha od linii pozostałych palców stopy. Problem ten często objawia się również jako uwypuklenie kości u podstawy palucha, tworząc charakterystyczny "guz". Choć dla wielu osób jest to przede wszystkim kwestia estetyczna, wpływając na wygląd stopy i ograniczając wybór obuwia, haluksy są przede wszystkim problemem medycznym. Mogą prowadzić do szeregu dolegliwości, takich jak przewlekły ból, stany zapalne w obrębie stawu, powstawanie bolesnych modzeli i odcisków, a nawet do zaburzeń biomechaniki całej kończyny dolnej. Nieleczone, haluksy mogą wpływać na sposób chodzenia, powodować bóle kolan, bioder czy kręgosłupa, a także prowadzić do rozwoju innych schorzeń stóp, jak choćby palce młotkowate. Zrozumienie, że haluks to coś więcej niż tylko defekt kosmetyczny, jest pierwszym krokiem do podjęcia odpowiednich działań.
Skąd się biorą haluksy? Poznaj najczęstsze przyczyny, by skutecznie im zapobiegać
Zrozumienie przyczyn powstawania haluksów jest kluczowe dla ich skutecznej profilaktyki i leczenia. Choć często wydaje się, że problem pojawia się nagle, zazwyczaj jest wynikiem kombinacji kilku czynników:- Predyspozycje genetyczne: Wiele osób dziedziczy skłonność do rozwoju haluksów po swoich rodzicach. Może to być związane z budową anatomiczną stopy, np. specyficznym ustawieniem kości czy elastycznością więzadeł.
- Nieodpowiednie obuwie: To jeden z najczęstszych winowajców. Długotrwałe noszenie butów na wysokim obcasie, które przenoszą ciężar ciała na przednią część stopy, oraz butów z wąskimi noskami, które uciskają palce i paluch, znacząco zwiększa ryzyko rozwoju i pogłębiania się deformacji.
- Płaskostopie poprzeczne: Jest to stan, w którym łuk poprzeczny stopy obniża się, powodując nieprawidłowe rozłożenie obciążenia. W efekcie zwiększa się nacisk na pierwszą kość śródstopia i paluch, co sprzyja jego bocznemu odchyleniu.
- Osłabienie mięśni stopy: Mięśnie stopy odgrywają ważną rolę w utrzymaniu jej prawidłowej struktury. Ich osłabienie, często spowodowane brakiem aktywności fizycznej lub noszeniem niewygodnego obuwia, może przyczynić się do destabilizacji i rozwoju deformacji.
Pierwsze sygnały alarmowe: kiedy zacząć się martwić o swoje stopy?
Zanim haluks stanie się widoczną i bolesną deformacją, często daje subtelne sygnały, które łatwo zignorować. Zauważenie tych wczesnych objawów jest kluczowe, aby móc zareagować i zapobiec dalszemu rozwojowi problemu. Pierwszym sygnałem może być początkowy dyskomfort lub lekki ból w okolicy stawu podstawy dużego palca, zwłaszcza po dłuższym chodzeniu lub staniu. Możesz zauważyć również zaczerwienienie lub niewielki obrzęk w tej okolicy, szczególnie po zdjęciu butów. Często pojawiają się trudności w znalezieniu naprawdę wygodnego obuwia buty, które wcześniej były komfortowe, nagle zaczynają uciskać. W niektórych przypadkach można zauważyć delikatne, jeszcze niewielkie odchylenie palucha na bok. Jeśli doświadczasz któregokolwiek z tych objawów, warto skonsultować się ze specjalistą, aby ocenić stan stóp i wdrożyć odpowiednie działania profilaktyczne lub lecznicze.
Zanim zdecydujesz się na skalpel: metody nieoperacyjne
Wiele osób, słysząc o haluksach, od razu myśli o operacji. Jednak zanim podejmiemy tak radykalne kroki, warto poznać i wypróbować metody nieoperacyjne. Często są one w stanie znacząco złagodzić dolegliwości, spowolnić postęp deformacji, a w niektórych przypadkach nawet poprawić komfort życia na tyle, że zabieg chirurgiczny staje się zbędny. Kluczem jest cierpliwość, systematyczność i dobranie odpowiednich metod do indywidualnych potrzeb.
Domowa apteczka na haluksy: okłady i kąpiele, które naprawdę przynoszą ulgę
Choć domowe sposoby nie są w stanie skorygować istniejącej deformacji, mogą przynieść znaczną ulgę w dolegliwościach bólowych i stanach zapalnych związanych z haluksami. Są to metody proste, dostępne i bezpieczne, które warto włączyć do codziennej pielęgnacji stóp. Oto kilka sprawdzonych sposobów:
- Okłady z lodu: Chłodzenie bolącego miejsca przez 15-20 minut kilka razy dziennie może skutecznie zmniejszyć obrzęk i złagodzić ból. Lód należy owinąć w cienki ręcznik, aby uniknąć odmrożeń.
- Kąpiele w soli Epsom: Sól Epsom (siarczan magnezu) ma właściwości przeciwzapalne i rozluźniające. Dodanie jej do ciepłej wody i moczenie stóp przez około 20 minut może przynieść ulgę zmęczonym i obolałym stopom.
- Maści przeciwzapalne: Na rynku dostępne są preparaty o działaniu przeciwzapalnym, często oparte na naturalnych składnikach, takich jak żywokost czy arnika. Mogą one pomóc w redukcji bólu i stanu zapalnego, zwłaszcza gdy są stosowane w połączeniu z delikatnym masażem.
Pamiętaj, że te metody przynoszą ulgę objawową i nie leczą przyczyny problemu. Są jednak doskonałym uzupełnieniem innych form terapii.
Ćwiczenia to podstawa! Proste i skuteczne zestawy do wykonywania w domu
Regularne ćwiczenia są jednym z najważniejszych elementów leczenia zachowawczego haluksów. Pomagają wzmocnić mięśnie stopy i podudzia, poprawić elastyczność stawów oraz korygować nieprawidłowe wzorce ruchowe. Wykonywane systematycznie, mogą spowolnić postęp deformacji i zmniejszyć ból. Oto kilka prostych ćwiczeń, które możesz wykonywać w domu:
- "Chwytanie" palcami ręcznika: Usiądź wygodnie, połóż ręcznik na podłodze. Staraj się palcami stopy chwycić ręcznik i przyciągnąć go do siebie. Powtórz kilkanaście razy. To ćwiczenie doskonale wzmacnia mięśnie zginacze stopy.
- Rolowanie piłeczki pod stopą: Usiądź i umieść pod stopą niewielką, twardą piłeczkę (np. tenisową lub do masażu). Powoli przesuwaj ją pod całą stopą, od pięty po palce, wywierając lekki nacisk. Skup się na obszarach, które są najbardziej napięte. To ćwiczenie poprawia krążenie i rozluźnia mięśnie.
- Rozciąganie palców: Usiądź i wyprostuj nogi. Palcami jednej stopy postaraj się delikatnie odciągnąć palce drugiej stopy od siebie. Przytrzymaj przez kilka sekund i powtórz. Możesz również delikatnie wyginać palce w górę i w dół. To ćwiczenie zwiększa elastyczność stawów palców.
Ważne jest, aby wykonywać ćwiczenia regularnie, najlepiej codziennie, i dostosować ich intensywność do swoich możliwości. Jeśli ćwiczenia powodują ból, należy je przerwać lub zmodyfikować.
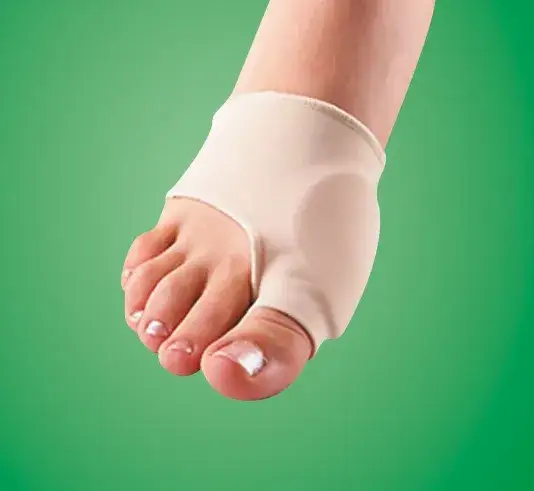
Separatory, kliny i aparaty korekcyjne: co wybrać i jak prawidłowo używać?
Na rynku dostępnych jest wiele akcesoriów, które mają na celu wsparcie leczenia haluksów. Należą do nich separatory międzypalcowe, kliny oraz aparaty korekcyjne. Ich głównym zadaniem jest utrzymanie palucha w prawidłowej pozycji, zmniejszenie nacisku na bolące miejsce oraz zapobieganie dalszemu odchylaniu palca. Choć mogą przynieść ulgę, ważne jest, aby stosować je rozważnie i najlepiej po konsultacji ze specjalistą.
- Separatory międzypalcowe: Zazwyczaj wykonane z miękkiego silikonu, umieszcza się je między paluchem a drugim palcem. Pomagają utrzymać palce w odpowiednim rozstawieniu, zapobiegając ich nachodzeniu na siebie, co jest częste przy haluksach.
- Kliny: Umieszczane pod pierwszą kością śródstopia, pomagają podnieść łuk poprzeczny stopy, odciążając przodostopie i zmniejszając nacisk na paluch.
- Aparaty korekcyjne: Dostępne są modele noszone na dzień (np. podczas chodzenia) oraz na noc. Aparaty nocne zazwyczaj mają za zadanie delikatnie przyciągać paluch do prawidłowej pozycji podczas snu. Aparaty dzienne często mają bardziej sztywną konstrukcję i mogą być stosowane w obuwiu.
Wybór odpowiedniego akcesorium zależy od stopnia deformacji i indywidualnych potrzeb. Należy pamiętać, że nieprawidłowo dobrany lub stosowany aparat może przynieść więcej szkody niż pożytku. Dlatego zawsze warto skonsultować się z lekarzem ortopedą lub fizjoterapeutą przed rozpoczęciem stosowania tego typu produktów.
Rola fizjoterapeuty w walce z haluksami: kiedy warto udać się do specjalisty?
Fizjoterapia odgrywa niezwykle ważną rolę w kompleksowym leczeniu haluksów. Wizyta u fizjoterapeuty jest wskazana, gdy domowe metody okazują się niewystarczające, ból jest dokuczliwy, a codzienne funkcjonowanie utrudnione. Specjalista jest w stanie dokładnie ocenić stan Twojej stopy, zidentyfikować przyczyny problemu i dobrać indywidualny plan terapii. Fizjoterapeuta może zastosować szereg technik, które pomogą złagodzić dolegliwości i poprawić kondycję stopy:
- Terapia manualna: Obejmuje mobilizację stawów, rozluźnianie napiętych mięśni i poprawę ruchomości.
- Ćwiczenia terapeutyczne: Fizjoterapeuta dobierze odpowiednie ćwiczenia wzmacniające i rozciągające, dostosowane do Twoich potrzeb i możliwości.
- Terapia narzędziowa: Metody takie jak fala uderzeniowa czy fala radiowa mogą być stosowane w celu redukcji bólu i stanu zapalnego.
- Zabiegi fizykalne: Jonoforeza czy pole magnetyczne mogą wspomagać proces leczenia, przyspieszając regenerację tkanek i zmniejszając obrzęki.
Regularna współpraca z fizjoterapeutą może przynieść znaczącą poprawę, zmniejszyć potrzebę stosowania leków przeciwbólowych i poprawić jakość życia.
Indywidualne wkładki ortopedyczne: inwestycja w komfort i zdrowie stóp
Indywidualnie wykonane wkładki ortopedyczne to często kluczowy element w leczeniu zachowawczym haluksów, zwłaszcza gdy problem współistnieje z płaskostopiem poprzecznym. W przeciwieństwie do wkładek gotowych, te projektowane są na miarę, uwzględniając unikalną anatomię stopy pacjenta, stopień deformacji oraz jego styl życia. Ich głównym celem jest przywrócenie prawidłowego sklepienia stopy, odciążenie przodostopia i korygowanie nieprawidłowego rozłożenia ciężaru ciała. Dzięki temu zmniejsza się nacisk na bolący staw palucha, co przekłada się na redukcję bólu i dyskomfortu podczas chodzenia. Noszenie odpowiednio dobranych wkładek ortopedycznych nie tylko poprawia komfort, ale także zapobiega dalszemu pogłębianiu się deformacji i może przyczynić się do poprawy postawy całego ciała.Operacja haluksa: co musisz wiedzieć przed podjęciem decyzji
Kiedy metody zachowawcze okazują się niewystarczające, a ból i deformacja znacząco utrudniają codzienne funkcjonowanie, operacja staje się często jedynym skutecznym rozwiązaniem. Decyzja o poddaniu się zabiegowi chirurgicznemu jest poważna i wymaga gruntownego przygotowania. Ważne jest, aby zrozumieć, kiedy operacja jest wskazana, jakie są dostępne techniki i czego można spodziewać się po zabiegu.
Kiedy leczenie zachowawcze to za mało? Sygnały, że operacja jest konieczna
Nie każdy haluks wymaga interwencji chirurgicznej. Leczenie operacyjne jest zazwyczaj zarezerwowane dla przypadków, w których metody zachowawcze nie przynoszą oczekiwanych rezultatów lub gdy deformacja jest na tyle zaawansowana, że znacząco wpływa na jakość życia pacjenta. Główne wskazania do rozważenia operacji obejmują:
- Brak efektów leczenia nieoperacyjnego: Pomimo stosowania ćwiczeń, fizjoterapii, wkładek czy aparatów korekcyjnych, ból i deformacja nie ustępują lub postępują.
- Silny, przewlekły ból: Ból w okolicy stawu palucha jest na tyle intensywny, że uniemożliwia normalne chodzenie, stanie przez dłuższy czas, a nawet noszenie zwykłego obuwia.
- Postępująca deformacja: Haluks jest na tyle duży i utrwalony, że prowadzi do dalszych problemów, takich jak zniekształcenia pozostałych palców, powstawanie bolesnych odcisków czy zapalenie kaletki maziowej.
- Znaczne ograniczenie funkcji stopy: Deformacja powoduje trudności w wykonywaniu codziennych czynności, uprawianiu sportu czy znalezieniu odpowiedniego obuwia.
W takich sytuacjach konsultacja z doświadczonym chirurgiem ortopedą jest niezbędna do oceny wskazań i wyboru najodpowiedniejszej metody leczenia.
Przegląd nowoczesnych metod operacyjnych w Polsce: od klasyki po techniki małoinwazyjne (MICA)
Chirurgia haluksów przeszła długą drogę. Obecnie istnieje ponad 100 różnych technik operacyjnych, co świadczy o złożoności problemu i potrzebie indywidualnego podejścia. Wybór metody zależy od stopnia deformacji, wieku pacjenta, jego aktywności fizycznej oraz anatomii stopy. W Polsce dostępne są zarówno tradycyjne metody operacyjne, jak i coraz popularniejsze techniki małoinwazyjne. Wśród tych ostatnich szczególną uwagę zwraca metoda MICA (Minimal-Invasive Chevron-Akin). Polega ona na wykonaniu korekcji kości śródstopia i paliczka bliższego poprzez niewielkie nacięcia skórne, często nieprzekraczające kilku milimetrów. Zalety MICA to przede wszystkim mniejsze blizny, krótszy czas rekonwalescencji, mniejsze ryzyko powikłań i szybszy powrót do aktywności. Choć nie jest to metoda dla każdego przypadku, w odpowiednich wskazaniach stanowi ona doskonałą alternatywę dla tradycyjnych, bardziej inwazyjnych zabiegów.
Jak wygląda kwalifikacja do zabiegu? Krok po kroku
Proces kwalifikacji do operacji haluksa jest standardowy i ma na celu zapewnienie bezpieczeństwa pacjenta oraz maksymalizację szans na sukces zabiegu. Oto typowe etapy tego procesu:
- Konsultacja z ortopedą: Pierwszym krokiem jest wizyta u chirurga ortopedy specjalizującego się w leczeniu stopy. Lekarz przeprowadzi szczegółowy wywiad medyczny, zapyta o historię dolegliwości, dotychczasowe leczenie oraz ogólny stan zdrowia. Następnie dokładnie zbada Twoją stopę, oceniając stopień deformacji, zakres ruchomości stawów i obecność ewentualnych zmian towarzyszących.
- Badania obrazowe: Kluczowe dla oceny deformacji są badania rentgenowskie. Zazwyczaj wykonuje się zdjęcia stóp w obciążeniu (pacjent stoi), które pozwalają dokładnie ocenić kąty deformacji i ustawienie kości. Czasem lekarz może zlecić dodatkowe badania, np. USG lub rezonans magnetyczny, jeśli podejrzewa inne problemy w obrębie stopy.
- Ocena ogólnego stanu zdrowia: Przed każdą operacją konieczne jest wykluczenie przeciwwskazań. Zostaniesz skierowany na badania krwi, a w zależności od wieku i chorób współistniejących, również na konsultację kardiologiczną czy anestezjologiczną.
- Omówienie metody operacyjnej: Lekarz szczegółowo omówi z Tobą proponowaną metodę operacyjną, wyjaśniając jej przebieg, oczekiwane rezultaty, potencjalne ryzyko i powikłania. Będziesz miał możliwość zadania wszelkich pytań.
Po przejściu wszystkich etapów i uzyskaniu pozytywnej kwalifikacji, ustalony zostanie termin zabiegu.
Życie po operacji: czego spodziewać się w trakcie rekonwalescencji i rehabilitacji?
Okres rekonwalescencji po operacji haluksa jest kluczowy dla osiągnięcia pełnego sukcesu terapeutycznego. Należy pamiętać, że czas powrotu do pełnej sprawności jest zróżnicowany i zależy od wielu czynników, w tym od zastosowanej techniki operacyjnej (metody małoinwazyjne zazwyczaj skracają ten czas), rozległości zabiegu, indywidualnych predyspozycji pacjenta oraz jego zaangażowania w proces rehabilitacji. Bezpośrednio po operacji stopa będzie najprawdopodobniej unieruchomiona w specjalnym bucie lub opatrunku, a pacjent będzie poruszał się przy pomocy kul. Ból pooperacyjny jest zazwyczaj dobrze kontrolowany za pomocą leków przeciwbólowych. Kluczową rolę odgrywa rehabilitacja pooperacyjna, która zazwyczaj rozpoczyna się kilka dni po zabiegu. Obejmuje ona stopniowe zwiększanie obciążenia stopy, ćwiczenia poprawiające zakres ruchu, wzmacniające mięśnie oraz przywracające prawidłową biomechanikę chodu. Ścisłe przestrzeganie zaleceń lekarza i fizjoterapeuty jest niezbędne, aby zminimalizować ryzyko powikłań, takich jak zrosty, sztywność stawu czy nawrót deformacji.
Przeczytaj również: Jak boli haluks? Zrozumienie bólu i objawów palucha koślawego
Profilaktyka to klucz: jak dbać o stopy
Nawet jeśli nie masz jeszcze problemów z haluksami, warto zadbać o swoje stopy, aby zapobiec ich powstawaniu w przyszłości. A jeśli już zmagasz się z tym schorzeniem, odpowiednia profilaktyka jest kluczowa, aby spowolnić jego postęp i uniknąć pogorszenia. Dbanie o stopy to nie tylko kwestia estetyki, ale przede wszystkim zdrowia i komfortu na co dzień.
Dobór idealnego obuwia: praktyczny poradnik zakupowy
Wybór odpowiedniego obuwia to podstawa profilaktyki i leczenia haluksów. Dobre buty powinny zapewniać stopie komfort, wsparcie i swobodę ruchu. Oto kluczowe cechy, na które warto zwrócić uwagę podczas zakupów:
- Szeroki nosek: Buty powinny mieć wystarczająco dużo miejsca na palce, aby nie były one ściśnięte. Unikaj butów z bardzo wąskimi, szpiczastymi noskami.
- Niski obcas: Wysokie obcasy przenoszą ciężar ciała na przodostopie i naciskają na paluch, co sprzyja powstawaniu haluksów. Idealne są buty na płaskiej podeszwie lub z niewielkim, stabilnym obcasem (do 3-4 cm).
- Elastyczna podeszwa: Podeszwa powinna być na tyle elastyczna, aby umożliwiać naturalny ruch stopy podczas chodzenia, ale jednocześnie zapewniać odpowiednią amortyzację.
- Oddychające materiały: Wybieraj buty wykonane z naturalnych, oddychających materiałów, takich jak skóra. Zapobiega to nadmiernemu poceniu się stóp i zmniejsza ryzyko infekcji.
- Odpowiedni rozmiar i dopasowanie: Buty muszą być idealnie dopasowane do rozmiaru stopy. Zbyt ciasne buty będą uciskać, a zbyt luźne nie zapewnią odpowiedniego wsparcia. Warto mierzyć buty po południu, gdy stopy są lekko opuchnięte.
Pamiętaj, że nawet najdroższe buty mogą być niewygodne, jeśli nie są dopasowane do Twoich potrzeb. Inwestycja w dobrej jakości, wygodne obuwie to inwestycja w zdrowie Twoich stóp.
Codzienne nawyki, które wzmocnią Twoje stopy i ochronią przed deformacjami
Oprócz noszenia odpowiedniego obuwia, istnieje wiele codziennych nawyków, które mogą znacząco przyczynić się do utrzymania zdrowych stóp i zapobiegania powstawaniu haluksów:
- Regularne ćwiczenia stóp: Jak już wspomniano, codzienne wykonywanie prostych ćwiczeń wzmacniających i rozciągających mięśnie stopy jest niezwykle ważne. Włącz je do swojej porannej lub wieczornej rutyny.
- Unikanie długotrwałego stania lub chodzenia w niewygodnym obuwiu: Jeśli musisz nosić buty, które nie są idealne, staraj się ograniczyć czas ich noszenia i rób sobie przerwy, aby dać stopom odpocząć.
- Samodzielny masaż stóp: Regularny masaż stóp, nawet kilka minut dziennie, poprawia krążenie krwi, rozluźnia mięśnie i zmniejsza napięcie. Możesz użyć do tego dłoni, specjalnych masażerów lub piłeczki.
- Utrzymywanie prawidłowej masy ciała: Nadwaga i otyłość znacząco obciążają stopy, zwiększając nacisk na ich struktury i przyczyniając się do powstawania deformacji. Dbanie o zdrową wagę jest kluczowe dla zdrowia całego organizmu, w tym stóp.
- Regularne kontrole stóp: Obserwuj swoje stopy, zwracaj uwagę na wszelkie zmiany, zaczerwienienia, obrzęki czy odciski. Wczesne wykrycie problemu pozwala na szybsze wdrożenie odpowiednich działań.
Wprowadzenie tych prostych nawyków do codziennego życia może przynieść znaczące korzyści dla zdrowia Twoich stóp.
Czy można całkowicie "wyprostować" haluksa bez operacji? Realne cele i oczekiwania
To pytanie, które zadaje sobie wiele osób zmagających się z haluksami. Odpowiedź brzmi: w większości przypadków, całkowite "wyprostowanie" istniejącej deformacji bez interwencji chirurgicznej jest mało prawdopodobne, zwłaszcza gdy haluks jest już utrwalony i zaawansowany. Metody nieoperacyjne, takie jak ćwiczenia, fizjoterapia, stosowanie wkładek ortopedycznych czy aparatów korekcyjnych, mają przede wszystkim na celu:spowolnienie postępu deformacji,złagodzenie bólu i stanu zapalnego,poprawę komfortu chodzeniaorazzapobieganie dalszemu pogarszaniu się stanu stopy. Celem leczenia zachowawczego jest zatem zarządzanie objawami i poprawa jakości życia, a nie całkowita korekcja kształtu stopy. Należy mieć realistyczne oczekiwania wobec tych metod. Wczesne stadia haluksów, zwłaszcza te związane z płaskostopiem, mogą reagować lepiej na leczenie zachowawcze, a nawet ulec pewnej poprawie. Jednak w przypadku zaawansowanych deformacji, gdzie doszło do zmian kostnych i zniekształcenia stawu, operacja często staje się jedynym sposobem na przywrócenie prawidłowej anatomii i funkcji stopy.