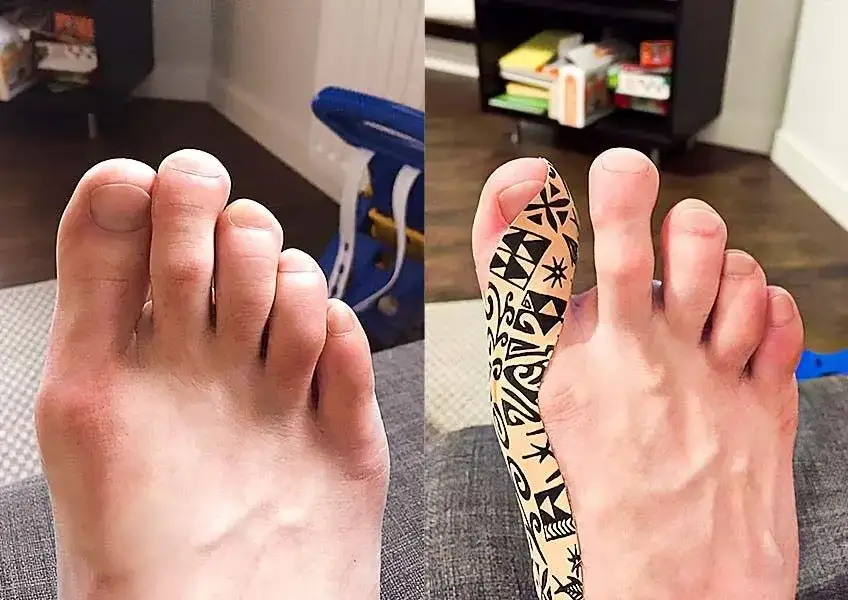
Haluksy, czyli paluch koślawy, to powszechna i często bolesna deformacja stopy, która znacząco wpływa na komfort życia. Jeśli szukasz kompleksowych informacji na temat tego schorzenia, od domowych sposobów łagodzenia bólu po zaawansowane metody leczenia, w tym operację, ten artykuł jest dla Ciebie.
Skuteczne leczenie haluksów od domowych metod po operację
- Haluksy (paluch koślawy) to powszechna deformacja stopy, dotykająca głównie kobiet, często wynikająca z genetyki i nieodpowiedniego obuwia.
- Leczenie można rozpocząć od metod nieinwazyjnych, takich jak ćwiczenia, aparaty korekcyjne, wkładki ortopedyczne i fizjoterapia, które łagodzą ból i spowalniają rozwój.
- Jedyną metodą całkowitego cofnięcia deformacji jest operacja, zalecana przy silnym bólu i braku efektów leczenia zachowawczego.
- Dostępne są nowoczesne, małoinwazyjne techniki operacyjne (np. MICA), które oferują szybszą rekonwalescencję niż metody tradycyjne.
- Operacja jest refundowana przez NFZ (długi czas oczekiwania) lub dostępna prywatnie (koszt 3 500 10 000 zł za stopę).
- Kluczowa jest również profilaktyka nawrotów, nawet po zabiegu operacyjnym.
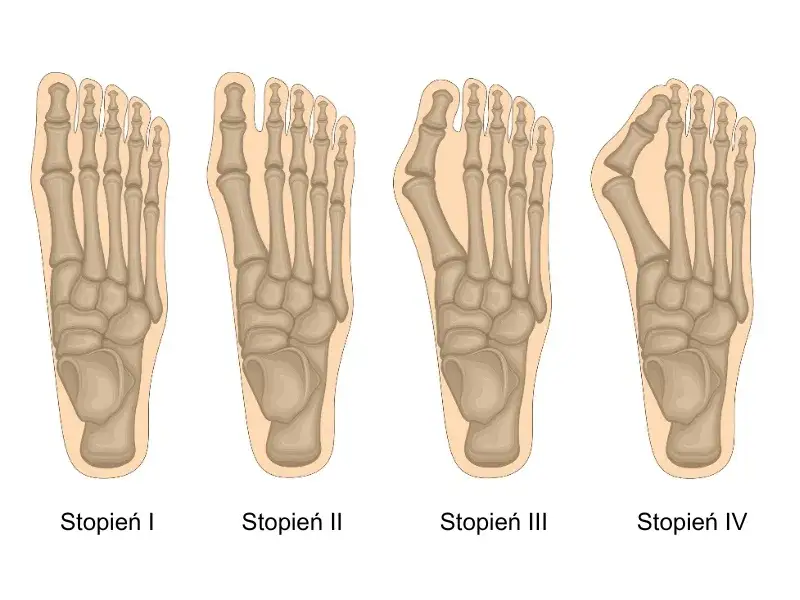
Haluksy bolą i przeszkadzają? Poznaj skuteczne metody leczenia
Dlaczego problem palucha koślawego dotyczy tak wielu osób i co się za nim kryje?
Haluks, znany również jako paluch koślawy (łac. hallux valgus), to deformacja polegająca na bocznym odchyleniu palucha od osi stopy, któremu często towarzyszy uwypuklenie głowy pierwszej kości śródstopia po przyśrodkowej stronie stopy. Jest to problem, który dotyka znaczną część populacji, a statystyki dotyczące występowania haluksów w Polsce są niepokojące. Szacuje się, że problem ten dotyczy blisko dwóch milionów osób, przy czym zdecydowana większość, bo około 80-90%, to kobiety. Co więcej, dane wskazują, że nawet co czwarta Polka po 50. roku życia zmaga się z tą dolegliwością, co podkreśla skalę problemu i jego związek z wiekiem oraz płcią.
Choć dokładne przyczyny haluksów nie zawsze są jednoznaczne, istnieje szereg czynników, które znacząco zwiększają ryzyko ich rozwoju. Wśród nich kluczową rolę odgrywają predyspozycje genetyczne, które mogą predysponować do osłabienia więzadeł i tkanki łącznej stopy. Niestety, równie istotnym czynnikiem jest noszenie nieodpowiedniego obuwia ciasnych butów, butów na wysokim obcasie, które nienaturalnie ustawiają stopę i zwiększają nacisk na przodostopie. Do innych przyczyn zalicza się płaskostopie poprzeczne, które powoduje poszerzenie przodostopia i sprzyja rozwojowi deformacji, a także nadwagę, która dodatkowo obciąża stopy. W niektórych przypadkach haluksy mogą być również związane z chorobami reumatycznymi.Główne przyczyny powstawania haluksów czy można było ich uniknąć?
- Predyspozycje genetyczne: Skłonność do osłabienia tkanki łącznej i więzadeł stopy, co ułatwia rozwój deformacji.
- Nieodpowiednie obuwie: Noszenie butów z wąskimi noskami, wysokimi obcasami lub butów o niewłaściwej konstrukcji, które nienaturalnie naciskają na paluch i przodostopie.
- Płaskostopie poprzeczne: Obniżenie łuku poprzecznego stopy, prowadzące do poszerzenia jej przedniej części i zwiększenia nacisku na pierwszą kość śródstopia.
- Nadwaga: Zwiększone obciążenie stóp, które potęguje nacisk i przyspiesza rozwój deformacji.
- Choroby reumatyczne: Niektóre schorzenia zapalne stawów, takie jak reumatoidalne zapalenie stawów, mogą wpływać na strukturę i kształt stopy.
Od lekkiego dyskomfortu po ostry ból jak rozpoznać pierwsze objawy i kiedy zacząć działać?
Początki haluksów często objawiają się subtelnym dyskomfortem, który łatwo zignorować. Może to być uczucie zmęczenia stóp, lekki ból w okolicy stawu palucha po całym dniu, zwłaszcza po noszeniu niewygodnego obuwia. Z czasem, gdy deformacja postępuje, ból staje się bardziej intensywny i pojawia się nie tylko podczas chodzenia, ale także w spoczynku. Charakterystyczne jest zaczerwienienie i obrzęk wokół stawu, a także widoczne uwypuklenie kości po wewnętrznej stronie stopy. Może pojawić się również uczucie pieczenia. W zaawansowanych stadiach haluksy mogą prowadzić do trudności w doborze obuwia, zapalenia kaletki maziowej, a nawet do rozwoju innych schorzeń, takich jak zapalenie stawów czy nerwiak Mortona. Dlatego tak ważne jest, aby nie lekceważyć pierwszych sygnałów i zacząć działać jak najwcześniej, co zwiększa szanse na skuteczne leczenie zachowawcze i zapobiega dalszemu pogłębianiu się problemu.
Zanim pomyślisz o operacji, wypróbuj te domowe sposoby
TOP 5 ćwiczeń na haluksy, które realnie wzmacniają stopę i przynoszą ulgę
Regularne wykonywanie prostych ćwiczeń może znacząco pomóc w łagodzeniu bólu i spowolnieniu postępu haluksów. Wzmocnienie mięśni stopy i poprawa jej elastyczności to klucz do lepszego samopoczucia. Oto pięć skutecznych ćwiczeń, które możesz wykonywać w domu:
- Podnoszenie przedmiotów palcami: Usiądź wygodnie, połóż na podłodze małe przedmioty (np. kulki, chusteczki, monety). Spróbuj podnieść je palcami u stóp i przenieść w inne miejsce. Powtórz kilkukrotnie dla każdej stopy.
- Rolowanie piłeczki: Usiądź i umieść pod stopą niewielką, twardą piłeczkę (np. tenisową, do masażu). Delikatnie roluj ją pod podeszwą, od pięty do palców, zatrzymując się na chwilę w miejscach odczuwania napięcia.
- Rozciąganie palucha: Usiądź, wyprostuj nogę. Dłońmi delikatnie odciągnij paluch do tyłu i na zewnątrz, przytrzymując przez kilkanaście sekund. Powtórz kilka razy.
- Chodzenie na piętach i palcach: Połóż się na podłodze, a następnie wstań i spróbuj przejść krótki dystans, opierając się jedynie na piętach (palce uniesione), a następnie na palcach (pięty uniesione).
- "Pisanie" stopami: Usiądź i wyobraź sobie, że palcami stóp piszesz litery alfabetu w powietrzu. To ćwiczenie świetnie angażuje drobne mięśnie stopy i poprawia jej mobilność.
Aparaty korekcyjne, szyny i separatory jak działają i czy naprawdę potrafią cofnąć zmiany?
Aparaty korekcyjne, szyny i separatory to akcesoria, które mają na celu ustawienie palucha w bardziej prawidłowej pozycji, zwłaszcza podczas snu lub w spoczynku. Aparaty i szyny często stosuje się na noc, aby delikatnie korygować ustawienie palucha i zapobiegać jego dalszemu odchylaniu. Separatory, zazwyczaj wykonane z silikonu, umieszcza się między paluchem a drugim palcem, aby zmniejszyć ucisk i tarcie. Należy jednak pamiętać, że ich skuteczność w trwałym cofnięciu istniejącej deformacji jest ograniczona. Mogą one jednak przynieść ulgę w bólu, zapobiegać dalszemu pogarszaniu się stanu i poprawić komfort użytkowania obuwia w ciągu dnia. Są one najskuteczniejsze we wczesnych stadiach choroby lub jako element wspomagający leczenie.
Wkładki ortopedyczne: Twój codzienny sprzymierzeniec w walce z bólem
Wkładki ortopedyczne odgrywają kluczową rolę we wspieraniu prawidłowej biomechaniki stopy i odciążaniu przodostopia, które jest szczególnie narażone w przypadku haluksów. Dobrej jakości wkładki, często indywidualnie dopasowane do kształtu stopy, pomagają utrzymać właściwe wysklepienie łuku poprzecznego, co zmniejsza nacisk na głowę pierwszej kości śródstopia i redukuje ból. Znaczenie indywidualnego doboru wkładek jest nie do przecenienia gotowe produkty mogą nie spełniać specyficznych potrzeb danej osoby. Noszenie ich na co dzień może znacząco poprawić komfort chodzenia i zapobiegać dalszemu rozwojowi deformacji.Znaczenie odpowiedniego obuwia jakich butów unikać jak ognia, a jakie nosić na co dzień?
Wybór odpowiedniego obuwia to jeden z filarów profilaktyki i leczenia haluksów. Niewłaściwe buty mogą nie tylko potęgować ból, ale także przyspieszać rozwój deformacji. Dlatego tak ważne jest, aby wiedzieć, czego unikać, a co wybierać:
-
Buty, których należy unikać:
- Buty z wąskimi, szpiczastymi noskami, które uciskają palce i paluch.
- Buty na wysokim obcasie (powyżej 4 cm), które przenoszą ciężar ciała na przodostopie.
- Buty wykonane z twardych, sztywnych materiałów, które nie dopasowują się do stopy.
- Buty bez odpowiedniej amortyzacji i wsparcia dla łuku stopy.
-
Buty zalecane na co dzień:
- Buty z szerokimi, zaokrąglonymi noskami, które dają palcom swobodę ruchu.
- Buty na płaskiej podeszwie lub z niewielkim, stabilnym obcasem (do 3 cm).
- Buty wykonane z miękkich, elastycznych materiałów (np. skóra naturalna), które dopasowują się do kształtu stopy.
- Obuwie z dobrym systemem sznurowania lub rzepów, pozwalającym na indywidualne dopasowanie.
- Wkładki ortopedyczne, które można stosować w większości zalecanych modeli.
Kinesiotaping i maści rozgrzewające: czy to skuteczne wsparcie w łagodzeniu objawów?
Kinesiotaping, czyli specjalistyczne plastrowanie dynamiczne, może stanowić cenne wsparcie w leczeniu haluksów. Odpowiednio nałożone taśmy kinezjologiczne mogą pomóc w korekcji ustawienia palucha, zmniejszeniu nacisku na bolesne miejsca oraz poprawie krążenia w obrębie stawu. Jest to metoda nieinwazyjna, która może przynieść ulgę w bólu i wspomóc terapię manualną. Podobnie, maści rozgrzewające mogą być stosowane jako doraźny sposób na złagodzenie dolegliwości bólowych, zwłaszcza w przypadku uczucia sztywności i napięcia mięśniowego. Należy jednak pamiętać, że są to metody wspomagające, które nie leczą przyczyny problemu, a jedynie łagodzą jego objawy.
Gdy domowe sposoby to za mało: profesjonalne leczenie bez skalpela
Rola fizjoterapeuty w leczeniu haluksów: terapia manualna i indywidualny plan ćwiczeń
Fizjoterapeuta odgrywa nieocenioną rolę w kompleksowym leczeniu haluksów, zwłaszcza gdy metody domowe okazują się niewystarczające. Poprzez terapię manualną, taką jak masaże tkanek głębokich, mobilizacje stawowe czy techniki rozluźniania mięśniowo-powięziowego, specjalista może pomóc w przywróceniu prawidłowego napięcia mięśniowego i ruchomości stawów. Co więcej, fizjoterapeuta jest w stanie opracować indywidualny plan ćwiczeń, dopasowany do specyfiki problemu pacjenta. Ćwiczenia te mają na celu nie tylko wzmocnienie osłabionych mięśni stopy i podudzia, ale także poprawę elastyczności i zakresu ruchu w stawie palucha, co przekłada się na zmniejszenie bólu i poprawę funkcji stopy.
Nowoczesna fizykoterapia w służbie Twoich stóp: laser, ultradźwięki i pole magnetyczne
Oprócz terapii manualnej i ćwiczeń, w leczeniu zachowawczym haluksów coraz częściej wykorzystuje się nowoczesne metody fizykoterapii. Zabiegi te mają na celu przede wszystkim zmniejszenie bólu, stanu zapalnego i poprawę ukrwienia tkanek, co przyspiesza proces regeneracji. Do najczęściej stosowanych należą:
- Laseroterapia: Wykorzystuje światło lasera o określonej długości fali do redukcji bólu i stanów zapalnych oraz stymulacji procesów gojenia.
- Ultradźwięki: Fale ultradźwiękowe generują mikromasaż tkanek, poprawiając ich ukrwienie, zmniejszając obrzęki i przyspieszając rozpuszczanie zwłóknień.
- Pole magnetyczne (magnetoterapia): Stosowane w formie impulsowego pola magnetycznego, wspomaga regenerację tkanek, działa przeciwbólowo i przeciwzapalnie.
Te zabiegi, stosowane pod okiem specjalisty, mogą znacząco wspomóc leczenie zachowawcze i przynieść ulgę pacjentom zmagającym się z dolegliwościami bólowymi spowodowanymi haluksami.
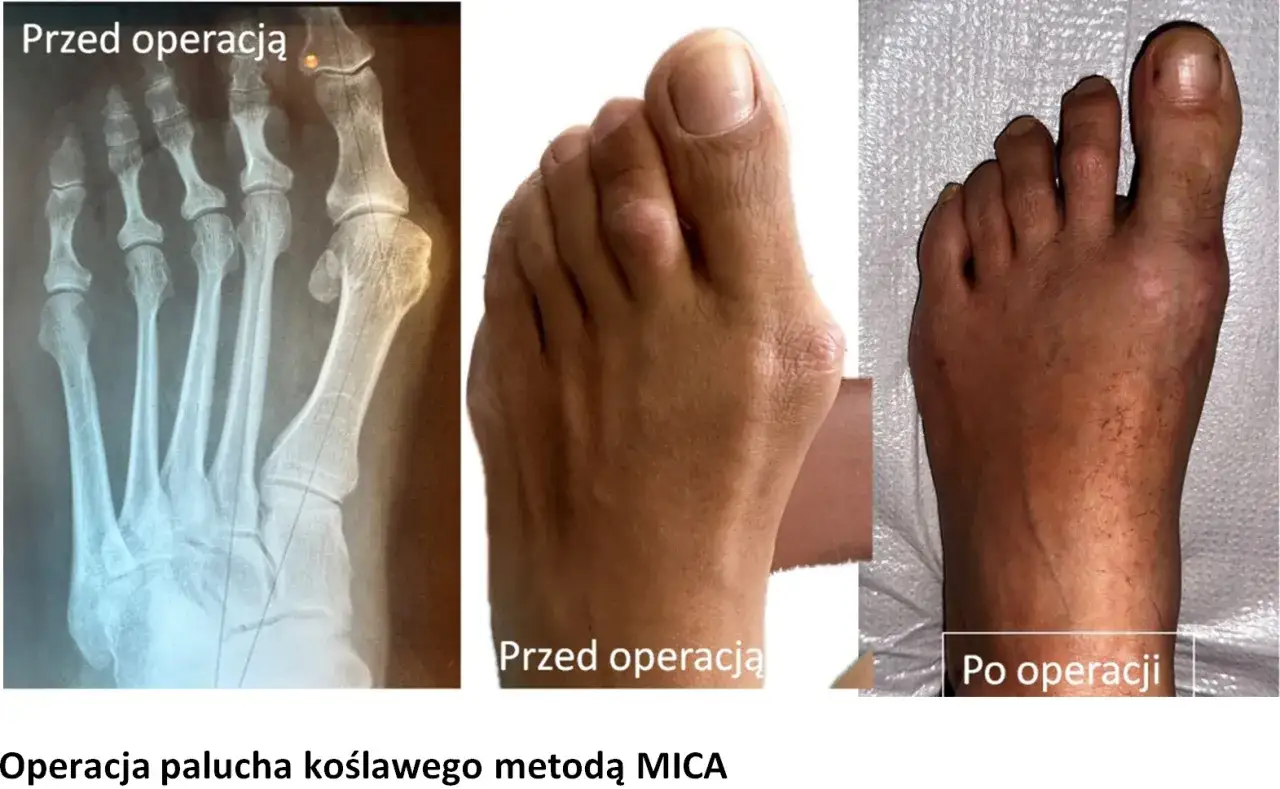
Operacja haluksa: co musisz wiedzieć, zanim podejmiesz decyzję
Kiedy operacja staje się koniecznością? Poznaj kluczowe wskazania do zabiegu
Operacja haluksów jest procedurą, która powinna być rozważana, gdy inne, mniej inwazyjne metody leczenia okazują się nieskuteczne. Głównym wskazaniem do zabiegu jest silny ból, który znacząco utrudnia codzienne funkcjonowanie, w tym chodzenie, a także powoduje dyskomfort nawet w spoczynku. Jeśli mimo stosowania wkładek ortopedycznych, ćwiczeń, fizjoterapii i odpowiedniego obuwia dolegliwości bólowe nie ustępują, a deformacja postępuje, operacja staje się uzasadnionym rozwiązaniem. Należy podkreślić, że operacja jest jedyną metodą, która gwarantuje całkowite cofnięcie deformacji i przywrócenie prawidłowego kształtu stopy, co może znacząco poprawić jakość życia pacjenta.Tradycyjna osteotomia czy nowoczesna metoda MICA? Porównanie najpopularniejszych technik operacyjnych w Polsce
Współczesna chirurgia stopy oferuje wiele technik operacyjnych służących leczeniu haluksów. Tradycyjne metody, takie jak osteotomia Chevron czy Scarf, polegają na przecięciu kości i jej repozycji, co zazwyczaj wymaga większych nacięć skóry. Z kolei nowoczesne, małoinwazyjne techniki przezskórne, z których jedną z najpopularniejszych jest MICA (Minimally Invasive Chevron Akin), charakteryzują się znacznie mniejszymi nacięciami, często wykonywanymi jedynie pod kontrolą rentgenowską. Przekłada się to na mniejszy ból pooperacyjny, mniejsze ryzyko powikłań i, co najważniejsze, znacznie szybszy czas rekonwalescencji w porównaniu do metod tradycyjnych.
| Cecha | Metoda tradycyjna vs. MICA |
|---|---|
| Wielkość nacięć | Większe nacięcia skóry (kilka centymetrów) vs. Małe nacięcia (kilka milimetrów) |
| Ból pooperacyjny | Zazwyczaj silniejszy vs. Zazwyczaj łagodniejszy |
| Czas rekonwalescencji | Dłuższy (często 8-12 tygodni do pełnego obciążenia) vs. Krótszy (często 4-6 tygodni do pełnego obciążenia) |
| Blizny | Bardziej widoczne vs. Zazwyczaj niewielkie, prawie niewidoczne |
| Ryzyko powikłań | Nieco wyższe (np. infekcje, zrosty) vs. Niższe |
| Dostępność | Szeroko dostępna, również na NFZ vs. Głównie dostępna w placówkach prywatnych |
Operacja na NFZ czy prywatnie? Analiza kosztów, czasu oczekiwania i dostępnych metod
Decydując się na operację haluksów, pacjenci stają przed wyborem: skorzystać z refundacji Narodowego Funduszu Zdrowia czy wybrać leczenie prywatne. Operacje refundowane przez NFZ są dostępne dla każdego, jednak wiążą się z długim czasem oczekiwania na zabieg, który może wynosić nawet kilka lat. Ponadto, w ramach NFZ dostępność nowoczesnych, małoinwazyjnych technik, takich jak MICA, jest ograniczona. Leczenie prywatne oferuje znacznie szybszy termin zabiegu, często już w ciągu kilku tygodni, a także dostęp do najnowszych technologii i metod operacyjnych. Koszt takiej operacji waha się zazwyczaj od 3 500 zł do nawet 10 000 zł za jedną stopę, w zależności od wybranej metody, renomy kliniki i doświadczenia chirurga.
Jak wygląda rekonwalescencja tydzień po tygodniu? Od pierwszych kroków w bucie ortopedycznym do powrotu do pełnej sprawności
Proces rekonwalescencji po operacji haluksów jest kluczowy dla osiągnięcia optymalnych rezultatów i wymaga cierpliwości. Bezpośrednio po zabiegu, przez pierwsze kilka tygodni (zazwyczaj 2-6), pacjent musi nosić specjalny but odciążający, który chroni operowaną stopę i umożliwia chodzenie. Często konieczne jest również poruszanie się o kulach. W tym okresie kluczowe jest unikanie obciążania operowanej kończyny i stosowanie się do zaleceń lekarza dotyczących higieny rany i rehabilitacji. Stopniowo, w miarę gojenia się tkanek i zmniejszania obrzęku, pacjent może zacząć stopniowo obciążać stopę i przechodzić do noszenia normalnego obuwia, często z wkładkami ortopedycznymi. Pełny powrót do aktywności fizycznej, w tym sportu, zazwyczaj następuje po około 3-6 miesiącach od operacji, a czasem nawet dłużej, w zależności od zastosowanej metody i indywidualnych predyspozycji pacjenta.
Przeczytaj również: Ból haluksa: przyczyny, objawy i skuteczne sposoby na ulgę
Leczenie to nie wszystko: jak zapobiegać nawrotom haluksów
Profilaktyka w pigułce: codzienne nawyki, które ochronią Twoje stopy
Nawet po skutecznym leczeniu, a zwłaszcza po operacji, kluczowe jest wdrożenie odpowiednich nawyków profilaktycznych, które pomogą zapobiegać powstawaniu nowych haluksów lub nawrotom deformacji. Oto najważniejsze z nich:
- Noszenie odpowiedniego obuwia: Zawsze wybieraj buty z szerokimi noskami, płaską podeszwą i wykonane z miękkich materiałów. Unikaj butów na wysokim obcasie i tych, które uciskają palce.
- Regularne ćwiczenia stóp: Kontynuuj ćwiczenia wzmacniające mięśnie stopy i poprawiające jej elastyczność. Pomogą one utrzymać prawidłową biomechanikę stopy.
- Utrzymywanie prawidłowej wagi: Nadwaga znacząco obciąża stopy, dlatego utrzymanie zdrowej masy ciała jest niezwykle ważne dla zdrowia stóp.
- Unikanie długotrwałego stania w niewygodnej pozycji: Staraj się robić przerwy, zmieniać pozycję i rozciągać stopy, jeśli Twoja praca wymaga długotrwałego stania.
- Stosowanie wkładek ortopedycznych: Jeśli masz tendencję do płaskostopia poprzecznego lub inne wady stóp, regularne stosowanie dopasowanych wkładek może zapobiec przeciążeniom.
Czy po operacji problem może wrócić? Jak zminimalizować ryzyko nawrotu deformacji?
Choć nowoczesne techniki operacyjne są bardzo skuteczne, istnieje niewielkie ryzyko nawrotu haluksów nawet po zabiegu. Dzieje się tak zazwyczaj wtedy, gdy pacjent nie stosuje się do zaleceń pooperacyjnych lub wraca do niezdrowych nawyków, które przyczyniły się do powstania deformacji pierwotnie. Kluczowe dla zminimalizowania ryzyka nawrotu jest ścisłe przestrzeganie zaleceń lekarza w okresie rekonwalescencji, a następnie konsekwentne wdrażanie zasad profilaktyki. Oznacza to przede wszystkim noszenie odpowiedniego obuwia, regularne ćwiczenia wzmacniające stopy oraz dbanie o prawidłową masę ciała. Regularne kontrole u specjalisty również pomogą wcześnie wykryć ewentualne niepokojące zmiany i zapobiec ich pogłębianiu.