Haluksy, czyli paluch koślawy, to problem, który dotyka coraz większą liczbę osób, znacząco wpływając na komfort życia. W tym obszernym przewodniku przyjrzymy się dogłębnie wszystkim dostępnym metodom leczenia od tych najprostszych, domowych, po zaawansowane techniki operacyjne. Naszym celem jest dostarczenie Ci kompleksowej wiedzy, która pomoże Ci podjąć świadomą decyzję o najlepszej ścieżce terapeutycznej dla Twoich stóp.
Haluks, znany medycznie jako paluch koślawy (łac. hallux valgus), to powszechna deformacja stopy, która polega na bocznym odchyleniu palucha od osi stopy, przy jednoczesnym uwypukleniu się pierwszej kości śródstopia po wewnętrznej stronie. Ignorowanie tego schorzenia może prowadzić do nasilenia bólu, trudności w poruszaniu się, a także do dalszych, niekorzystnych zmian w całej stopie i nierzadko w obrębie stawów kolanowych czy biodrowych.
Główne przyczyny powstawania haluksów są wielorakie i często współistniejące. Należą do nich przede wszystkim predyspozycje genetyczne, które determinują budowę Twojej stopy i jej podatność na deformacje. Bardzo dużą rolę odgrywa także noszenie nieodpowiedniego obuwia zwłaszcza tego z wąskimi noskami i wysokimi obcasami, które nienaturalnie ściska i deformuje stopę. Kolejnym istotnym czynnikiem jest nadwaga, która zwiększa obciążenie stóp, a także płaskostopie poprzeczne, które powoduje nadmierne rozszerzenie się przodostopia. Nie można zapominać o chorobach reumatycznych, które również mogą przyczyniać się do rozwoju tej dolegliwości.Wczesne objawy haluksów często bywają bagatelizowane, jednak ich identyfikacja jest kluczowa dla skutecznego leczenia. Należą do nich:
- Ból zazwyczaj odczuwany u podstawy palucha, nasilający się podczas chodzenia.
- Zaczerwienienie i obrzęk okolice guzka przy podstawie palucha mogą być podrażnione i opuchnięte.
- Trudności w noszeniu butów standardowe obuwie zaczyna uciskać i powodować dyskomfort.
- Początkowe odchylenie palucha zauważalne już na wczesnym etapie, choć jeszcze nieznaczne.
W obliczu tych dolegliwości, pierwszym krokiem w terapii jest zazwyczaj leczenie zachowawcze. Jego głównym celem jest złagodzenie bólu oraz spowolnienie postępu deformacji. Należy jednak pamiętać, że te metody, choć skuteczne w łagodzeniu objawów, nie prowadzą do całkowitego wyleczenia ani cofnięcia istniejącej zmiany. To kluczowa informacja, którą warto mieć na uwadze.
Wśród domowych sposobów łagodzenia dolegliwości związanych z haluksami znajdziemy przede wszystkim metody objawowe. Pomocne mogą okazać się okłady, na przykład z soli Epsom, które działają przeciwzapalnie i rozluźniająco. Masaże stóp, szczególnie okolic guzka, mogą przynieść ulgę i poprawić krążenie. Stosowanie maści przeciwzapalnych, zawierających naturalne składniki takie jak arnika czy żywokost, również może pomóc w redukcji bólu i stanu zapalnego. Pamiętaj jednak, że są to metody jedynie łagodzące, nie wpływające na samą deformację.
Na rynku dostępne są również różnego rodzaju aparaty korekcyjne, szyny i separatory. Są to produkty ortopedyczne, których zadaniem jest ustawienie palucha w bardziej prawidłowej pozycji. Najczęściej stosuje się je podczas snu lub odpoczynku, aby zapewnić stopie odpowiednie ułożenie. Ich skuteczność w trwałej korekcji jest ograniczona, jednak mogą one przynieść znaczną ulgę w bólu i pomóc w zahamowaniu pogłębiania się wady. Wybór konkretnego rozwiązania zależy od stopnia deformacji i Twojego trybu życia aparaty zakładane na noc zazwyczaj korygują mocniej, podczas gdy silikonowe separatory międzypalcowe można nosić również w ciągu dnia, zapewniając komfort i zapobiegając otarciom.
Kluczową rolę w leczeniu zachowawczym odgrywa również fizjoterapia. Specjalista może zastosować terapię manualną, techniki takie jak kinesiotaping, a przede wszystkim zaproponuje indywidualnie dobrane ćwiczenia. Celem tych ćwiczeń jest wzmocnienie mięśni stopy, zwłaszcza tych krótkich, które odpowiadają za jej stabilizację, a także poprawa ruchomości palucha i ogólnej biomechaniki chodu. Regularne wykonywanie tych ćwiczeń może znacząco poprawić funkcjonowanie stopy i zmniejszyć dolegliwości bólowe.Niezwykle ważne w kontekście leczenia zachowawczego i profilaktyki są indywidualnie dobrane wkładki ortopedyczne. Pomagają one w prawidłowym wysklepieniu stopy, odciążają przodostopie i korygują nieprawidłowości w ustawieniu stopy podczas chodu. Równie istotne jest odpowiednie obuwie. Powinno ono charakteryzować się szerokim przodem, który nie będzie uciskał palców, być wykonane z naturalnych, oddychających materiałów i posiadać niski obcas. Dobre obuwie to podstawa zarówno w zapobieganiu powstawaniu haluksów, jak i w procesie ich leczenia.
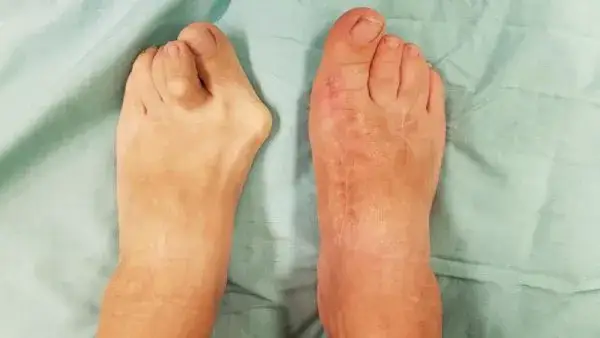
Gdy metody zachowawcze okazują się niewystarczające, a dolegliwości bólowe i funkcjonalne znacząco utrudniają codzienne funkcjonowanie, jedyną skuteczną metodą pozwalającą na trwałą korekcję deformacji jest leczenie operacyjne. Jest to zabieg chirurgiczny, który ma na celu przywrócenie prawidłowego ustawienia palucha i kości śródstopia.
Decyzja o poddaniu się operacji powinna być podjęta po konsultacji z lekarzem ortopedą. Główne wskazania do operacji haluksów obejmują:
- Silny ból, który nie ustępuje pomimo stosowania leczenia zachowawczego.
- Znaczne trudności w chodzeniu i wykonywaniu codziennych czynności.
- Brak poprawy lub progresja deformacji mimo wyczerpania innych metod terapeutycznych.
Współczesna chirurgia stopy oferuje wiele technik operacyjnych, a wybór odpowiedniej metody jest ściśle uzależniony od stopnia zaawansowania deformacji oraz indywidualnych cech pacjenta. W Polsce popularne są między innymi:
- Metoda Scarf polega na przecięciu pierwszej kości śródstopia w kształcie litery "V" i przesunięciu jej fragmentów, co pozwala na korekcję kąta.
- Metoda Chevron podobna do Scarf, lecz cięcie ma kształt litery "V" lub "Y", co umożliwia precyzyjne ustawienie kości.
- Techniki małoinwazyjne (np. MICA - Minimally Invasive Chevron-Akin) wykorzystują niewielkie nacięcia, co przekłada się na szybszą rekonwalescencję i mniejsze blizny.
| Kryterium | NFZ | Prywatnie |
|---|---|---|
| Refundacja kosztów | Tak | Nie |
| Czas oczekiwania | Długi (często ponad rok, np. grudzień 2025) | Krótki (zazwyczaj kilka tygodni) |
| Koszty | Brak bezpośrednich kosztów dla pacjenta | Kilka do kilkunastu tysięcy złotych za jedną stopę |
| Dostępność placówek | Ponad 340 placówek w Polsce | Szeroka sieć klinik specjalistycznych |
Bezpośrednio po zabiegu operacyjnym rozpoczyna się kluczowy etap leczenia rekonwalescencja. Jest ona niezbędna do prawidłowego gojenia się tkanki i odzyskania pełnej sprawności stopy. Cały proces trwa zazwyczaj od 6 do 8 tygodni, jednak pełny powrót do aktywności, zwłaszcza tych wymagających większego obciążenia stóp, może zająć nawet kilka miesięcy.
W pierwszych tygodniach po operacji pacjent musi przestrzegać ścisłych zaleceń lekarskich. Podstawowym elementem jest poruszanie się w specjalnym bucie odciążającym przodostopie. Pozwala to na zmniejszenie nacisku na operowaną stopę i sprzyja gojeniu. Należy unikać nadmiernego obciążania kończyny, dbać o higienę rany i stosować się do zaleceń dotyczących kontroli bólu, zazwyczaj przy pomocy przepisanych przez lekarza leków przeciwbólowych i przeciwzapalnych.
Po zdjęciu szwów i upewnieniu się, że rana jest dobrze zagojona, rozpoczyna się właściwa rehabilitacja. Jest ona absolutnie kluczowa dla odzyskania pełnej sprawności i ruchomości stopy. Proces ten obejmuje:
- Terapię manualną: Fizjoterapeuta może stosować techniki mobilizacji stawów i tkanek miękkich, aby przywrócić prawidłową ruchomość i zmniejszyć ewentualne zrosty.
- Specjalistyczne ćwiczenia: Rozpoczyna się od delikatnych ćwiczeń zakresu ruchu, a następnie stopniowo przechodzi do ćwiczeń wzmacniających mięśnie stopy i podudzia. Ważne jest również ćwiczenie równowagi i propriocepcji.
- Stopniowe obciążanie stopy: Pod nadzorem fizjoterapeuty pacjent uczy się stopniowo obciążać operowaną stopę, wracając do normalnego chodu.
- Ćwiczenia w wodzie: Mogą być pomocne we wczesnym etapie rehabilitacji, ponieważ woda odciąża staw.
Niestety, nawet najlepiej przeprowadzona operacja może nie przynieść oczekiwanych rezultatów, jeśli pacjent nie będzie przestrzegał zaleceń pooperacyjnych. Do najczęstszych błędów, które mogą zniweczyć efekty leczenia, należą:
- Zbyt wczesne obciążanie stopy przedwczesne powrót do pełnej aktywności fizycznej i chodzenia bez odpowiedniego obuwia odciążającego.
- Pomijanie zaleceń rehabilitacyjnych nieregularne ćwiczenia lub całkowite ich zaniechanie.
- Noszenie niewłaściwego obuwia powrót do ciasnych, niewygodnych butów, które przyczyniły się do powstania haluksów.
- Ignorowanie utrzymującego się bólu bagatelizowanie sygnałów wysyłanych przez organizm, które mogą świadczyć o problemach z gojeniem lub nieprawidłowym procesie powrotu do sprawności.
Po przebyciu leczenia, niezależnie czy było to leczenie zachowawcze, czy operacyjne, kluczowe znaczenie ma profilaktyka. Zapobieganie powstawaniu haluksów oraz zapobieganie ich nawrotom po leczeniu wymaga świadomego podejścia do zdrowia stóp.
Podstawą profilaktyki jest dobór odpowiedniego obuwia. Szukaj butów, które spełniają następujące kryteria:
- Szeroki przód palce mają swobodę ruchu i nie są ściśnięte.
- Niski obcas maksymalnie do 3-4 cm, aby nie przenosić nadmiernego nacisku na przodostopie.
- Elastyczna podeszwa dopasowuje się do naturalnego ruchu stopy.
- Naturalne, oddychające materiały zapobiegają nadmiernemu poceniu się stóp.
- Odpowiednia amortyzacja chroni stawy przed wstrząsami.
Poza odpowiednim obuwiem, warto wprowadzić do swojej codzienności proste nawyki i ćwiczenia profilaktyczne:
- Regularne ćwiczenia wzmacniające stopy podnoszenie palców, chodzenie na palcach i piętach, zwijanie ręcznika palcami stóp.
- Masaże stóp poprawiają krążenie i rozluźniają mięśnie.
- Unikanie długotrwałego stania w jednej pozycji.
- Utrzymywanie prawidłowej masy ciała redukcja nadwagi zmniejsza obciążenie stóp.
- Rozciąganie delikatne rozciąganie mięśni łydki i stopy.
- Stosowanie separatorów międzypalcowych w ciągu dnia, jeśli odczuwasz dyskomfort lub potrzebę lekkiej korekcji.