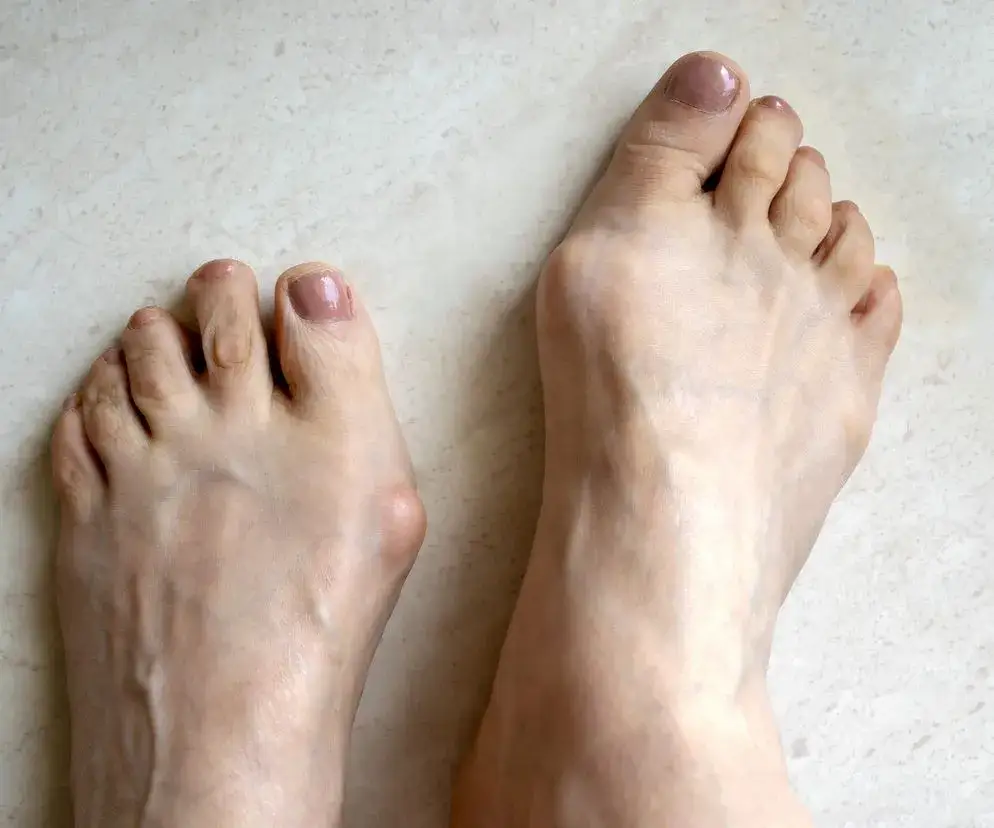
Haluksy, powszechnie znane jako paluch koślawy, to dolegliwość, która dotyka coraz większą liczbę osób, znacząco wpływając na komfort życia i zdrowie stóp. Ten kompleksowy przewodnik pomoże Ci zrozumieć, czym dokładnie jest ta deformacja, jakie są jej przyczyny, jak ją rozpoznać i jakie metody leczenia są dostępne od tych domowych, po zaawansowane procedury chirurgiczne. Dowiedz się, jak zadbać o swoje stopy i odzyskać swobodę ruchu.
Haluksy kompleksowy przewodnik po przyczynach, objawach i skutecznych metodach leczenia palucha koślawego.
- Haluksy (paluch koślawy) to bolesna deformacja stopy, w której paluch odchyla się na bok, tworząc guzek u jego podstawy.
- Główne przyczyny to genetyka, nieodpowiednie obuwie (wąskie noski, wysokie obcasy), płaskostopie i osłabienie mięśni stopy.
- Typowe objawy to ból, zaczerwienienie, obrzęk stawu, ograniczenie ruchomości palucha i problemy z butami.
- Diagnoza opiera się na badaniu ortopedycznym i kluczowym zdjęciu RTG stóp w obciążeniu.
- Leczenie może być zachowawcze (wkładki, fizjoterapia) lub operacyjne, które jest jedyną metodą trwałej korekcji.
- Profilaktyka obejmuje noszenie wygodnego obuwia i regularne ćwiczenia wzmacniające mięśnie stóp.
Paluch koślawy: medyczne wyjaśnienie problemu w prostych słowach
Haluks, który medycznie nazywamy paluchem koślawym (łac. Hallux valgus), to jedna z najczęściej występujących deformacji stopy. Polega ona na charakterystycznym bocznym odchyleniu palucha tego pierwszego palca u stopy w kierunku pozostałych palców. Z czasem prowadzi to do powstania bolesnego zgrubienia, często nazywanego guzkiem lub "kostką", które uwidacznia się po wewnętrznej stronie stopy, u podstawy palucha. To nie tylko kwestia estetyki; haluksy mogą znacząco utrudniać codzienne funkcjonowanie.
Czy to na pewno haluks? Pierwsze objawy, które powinny zapalić czerwoną lampkę
- Ból: Często pojawia się w okolicy guzka, nasilając się podczas chodzenia, stania lub noszenia niewygodnego obuwia.
- Zaczerwienienie i obrzęk: Skóra nad stawem palucha może być zaczerwieniona i spuchnięta, szczególnie po dłuższym wysiłku.
- Ograniczenie ruchomości: Z czasem staw palucha może stać się sztywniejszy, co utrudnia jego zginanie i prostowanie.
- Trudności z obuwiem: Dobranie wygodnych butów staje się wyzwaniem, ponieważ standardowe obuwie często uciska bolesne zgrubienie.
- Powstawanie modzeli i odcisków: W miejscach nadmiernego ucisku, zwłaszcza na wewnętrznej krawędzi stopy, mogą pojawić się bolesne zrogowacenia.
Jeśli zauważasz u siebie którykolwiek z tych objawów, szczególnie jeśli towarzyszy im dyskomfort, warto przyjrzeć się swoim stopom bliżej. Wczesne rozpoznanie jest kluczowe dla skutecznego leczenia i zapobiegania dalszemu rozwojowi deformacji.
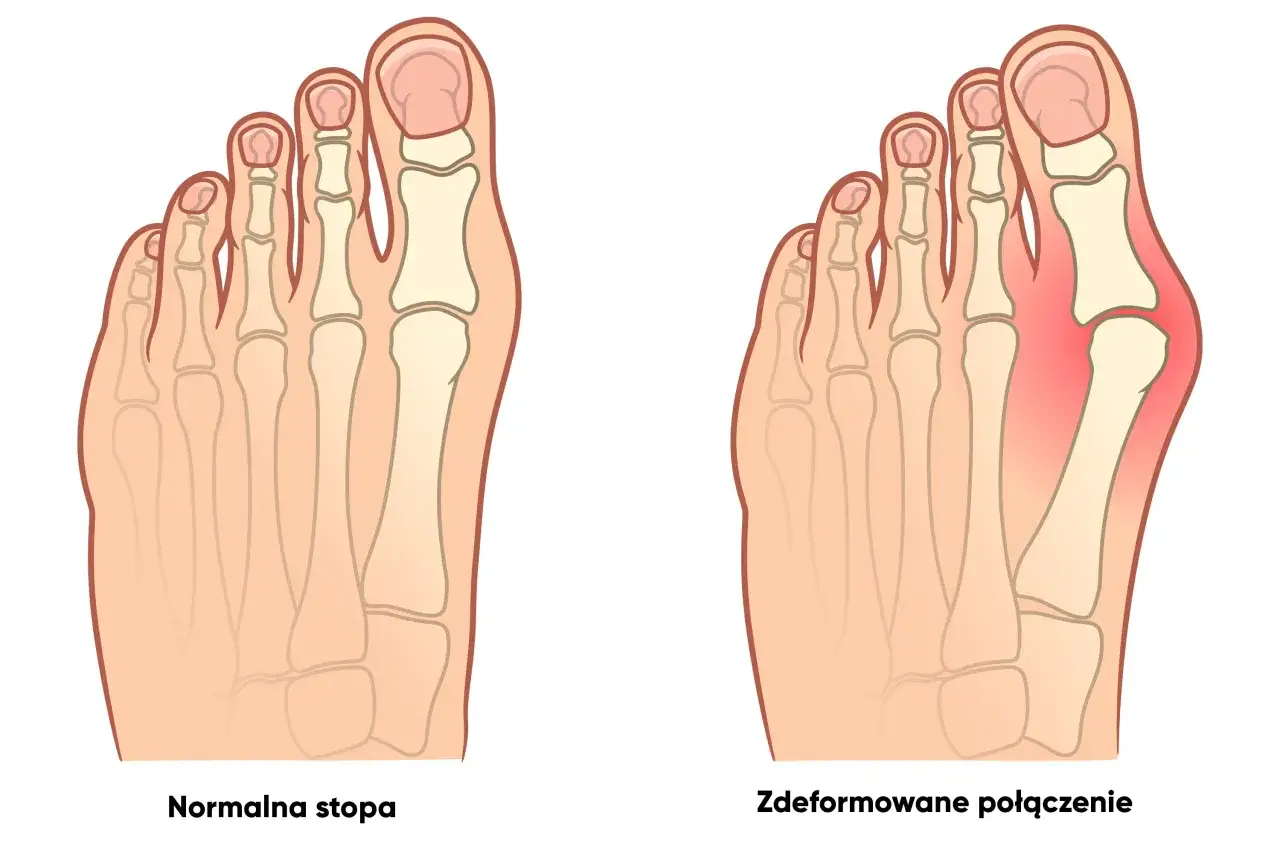
Skąd biorą się haluksy? Poznaj najczęstsze przyczyny deformacji stopy
Geny czy buty? Rozwiewamy mity na temat powstawania haluksów
Powszechnie uważa się, że główną przyczyną haluksów jest noszenie niewłaściwego obuwia, zwłaszcza tego z wąskimi noskami i wysokimi obcasami. Choć z pewnością czynniki te mają ogromny wpływ na rozwój i progresję wady, nie są one jedynym winowajcą. Bardzo często kluczową rolę odgrywają predyspozycje genetyczne jeśli w Twojej rodzinie występowały haluksy, ryzyko ich rozwoju u Ciebie jest znacznie wyższe. Geny mogą wpływać na budowę Twojej stopy, jej elastyczność czy siłę więzadeł, co czyni ją bardziej podatną na deformacje. W większości przypadków mamy do czynienia z połączeniem obu tych czynników: genetycznej skłonności i zewnętrznych nacisków, takich jak nieodpowiednie obuwie.Grupy ryzyka: kto jest najbardziej narażony na rozwój palucha koślawego?
- Kobiety: Statystycznie haluksy występują u kobiet znacznie częściej niż u mężczyzn, co wiąże się często z noszeniem obuwia na wysokim obcasie i z wąskimi noskami.
- Osoby z historią rodzinną: Jeśli Twoi rodzice lub dziadkowie mieli haluksy, Twoje ryzyko jest podwyższone.
- Osoby noszące nieodpowiednie obuwie: Długotrwałe noszenie butów z wąskimi czubkami, szpilki lub buty z twardych materiałów znacząco zwiększa ryzyko.
- Osoby z pewnymi schorzeniami: Choroby reumatyczne, neurologiczne czy metaboliczne mogą predysponować do rozwoju haluksów.
Rola płaskostopia i innych wad stóp w powstawaniu problemu
Płaskostopie poprzeczne, czyli obniżenie łuku poprzecznego stopy, jest jednym z głównych czynników sprzyjających powstawaniu haluksów. Kiedy łuk poprzeczny jest obniżony, ciężar ciała rozkłada się nierównomiernie, co prowadzi do zwiększonego nacisku na pierwszą kość śródstopia i staw palucha. Dodatkowo, osłabienie mięśni stopy i więzadeł, które naturalnie stabilizują jej konstrukcję, sprawia, że stopa staje się bardziej podatna na deformacje. W efekcie, pod wpływem obciążenia i ewentualnych nacisków zewnętrznych, paluch zaczyna stopniowo odchylać się na bok.
Jak wygląda diagnoza haluksów? Kiedy i do jakiego specjalisty się udać?
Pierwsza wizyta u ortopedy: czego możesz się spodziewać?
Jeśli podejrzewasz u siebie haluksy, pierwszym krokiem powinna być wizyta u lekarza ortopedy. Podczas konsultacji specjalista przeprowadzi szczegółowy wywiad dotyczący Twoich dolegliwości, historii medycznej i stylu życia. Następnie wykona badanie fizykalne stóp, które obejmuje oględziny stóp pod kątem widocznych deformacji, ocenę zakresu ruchomości palucha i stawu, a także palpacyjne badanie w poszukiwaniu tkliwości czy obrzęku. Ortopeda oceni również Twoje płaskostopie i ogólną biomechanikę chodu.Dlaczego zdjęcie RTG na stojąco jest kluczowe w ocenie deformacji?
Badanie radiologiczne, a konkretnie zdjęcie rentgenowskie stóp wykonane w pozycji stojącej (w obciążeniu), jest absolutnie kluczowe w procesie diagnostyki haluksów. Pozwala ono nie tylko uwidocznić samą deformację, ale przede wszystkim ocenić jej stopień zaawansowania. Zdjęcie RTG pozwala zmierzyć kąty między kośćmi stopy, co jest niezbędne do zakwalifikowania pacjenta do odpowiedniego leczenia zachowawczego czy operacyjnego. Obraz uzyskany w pozycji stojącej jest znacznie bardziej wiarygodny niż zdjęcie wykonane na leżąco, ponieważ odzwierciedla rzeczywiste obciążenie stopy podczas chodu.

Leczenie haluksów bez skalpela: czy domowe sposoby i fizjoterapia wystarczą?
Wkładki, separatory i aparaty korekcyjne: co naprawdę działa?
- Wkładki ortopedyczne: Dobrze dopasowane wkładki mogą pomóc w podtrzymaniu łuku stopy, odciążeniu przodostopia i poprawie biomechaniki chodu, co może przynieść ulgę w bólu.
- Separatory międzypalcowe: Miękkie silikonowe lub żelowe separatory umieszczane między palcami mogą pomóc w delikatnym ustawieniu palucha i zmniejszeniu nacisku na bolące zgrubienie.
- Aparaty korekcyjne na noc: Specjalne szyny lub ortezy noszone podczas snu mają na celu delikatne rozciąganie przykurczonych tkanek i próbę utrzymania palucha w prawidłowej pozycji, choć ich skuteczność w trwałej korekcji jest ograniczona.
Ćwiczenia i rehabilitacja: jak wzmocnić stopę i zatrzymać postęp wady?
Fizjoterapia odgrywa ważną rolę w leczeniu zachowawczym haluksów. Celem ćwiczeń jest wzmocnienie mięśni stopy i podudzia, które odpowiadają za stabilizację łuku stopy i prawidłowe ustawienie palucha. Regularne wykonywanie odpowiednio dobranych ćwiczeń może pomóc w spowolnieniu postępu deformacji, zmniejszeniu bólu i poprawie ogólnej funkcji stopy. Terapia manualna, taka jak masaż czy mobilizacje stawów, również może przynieść ulgę.
- Ćwiczenia z użyciem ręcznika (np. podciąganie go palcami stóp).
- Zwijanie palców stóp wokół małej piłeczki.
- Chodzenie na palcach i piętach w celu wzmocnienia mięśni łydki i stopy.
Jak skutecznie uśmierzyć ból haluksa? Doraźne metody łagodzenia objawów
W okresach nasilenia bólu związanego z haluksami można zastosować kilka doraźnych metod łagodzących. Leki przeciwzapalne i przeciwbólowe dostępne bez recepty (np. ibuprofen, paracetamol) mogą przynieść szybką ulgę. Pomocne mogą być również zimne okłady na bolące zgrubienie, które zmniejszają obrzęk i stan zapalny. Kluczowe jest jednak noszenie wygodnego obuwia, które nie uciska stopy, a także unikanie długotrwałego stania czy chodzenia w okresach ostrego bólu.
Operacja haluksów: kiedy jest konieczna i jaką metodę wybrać?
Wskazania do leczenia operacyjnego: kiedy rozmowa z chirurgiem staje się niezbędna?
Leczenie operacyjne jest jedyną metodą, która może trwale skorygować deformację palucha koślawego. Decyzja o poddaniu się zabiegowi powinna być jednak dobrze przemyślana i podjęta po konsultacji z doświadczonym chirurgiem stopy. Głównymi wskazaniami do operacji są: nieskuteczność leczenia zachowawczego, silny ból utrudniający codzienne funkcjonowanie, znaczne ograniczenie ruchomości stawu palucha oraz postępująca deformacja, która prowadzi do rozwoju kolejnych problemów ze stopami, takich jak bóle śródstopia czy deformacje pozostałych palców.Przegląd nowoczesnych metod operacyjnych w Polsce: od Scarf do technik małoinwazyjnych (MIS)
- Osteotomia typu Chevron (V-ostotomia): Jedna z najczęściej wykonywanych technik, polegająca na przecięciu pierwszej kości śródstopia w kształcie litery V i przesunięciu jej w celu skorygowania deformacji.
- Osteotomia typu Scarf: Bardziej złożona procedura, polegająca na przecięciu pierwszej kości śródstopia w kształcie litery Z, co pozwala na większą swobodę korekcji i stabilizację za pomocą śrub.
- Techniki małoinwazyjne (MICA/MIS - Minimal Invasive Surgery): Nowoczesne podejście do operacji haluksów, wykorzystujące niewielkie nacięcia skóry i specjalistyczne narzędzia. Pozwala to na mniejszą traumatyzację tkanek, szybszą rekonwalescencję i mniejsze blizny.
Rekonwalescencja po zabiegu: jak wygląda powrót do pełnej sprawności?
Proces rekonwalescencji po operacji haluksów jest indywidualny i zależy od zastosowanej metody oraz rozległości zabiegu. Zazwyczaj po operacji konieczne jest noszenie specjalnego obuwia pooperacyjnego lub buta odciążającego przez kilka tygodni. W tym czasie należy unikać obciążania operowanej stopy. Kluczowym elementem powrotu do pełnej sprawności jest rehabilitacja, która obejmuje ćwiczenia usprawniające ruchomość stawu, wzmacniające mięśnie i poprawiające chód. Pełny powrót do aktywności, w tym do sportu, może trwać od kilku tygodni do kilku miesięcy.
Operacja na NFZ a prywatnie: co warto wiedzieć?
| Kryterium | NFZ | Prywatnie |
|---|---|---|
| Dostępność metod | Podstawowe techniki operacyjne, często starsze metody. Dostępność nowoczesnych technik może być ograniczona. | Szeroki dostęp do najnowszych technik operacyjnych, w tym metod małoinwazyjnych (MIS). |
| Czas oczekiwania | Często długi, może wynosić od kilku miesięcy do nawet kilku lat. | Zazwyczaj krótki, zabieg można zaplanować w ciągu kilku dni lub tygodni. |
| Koszt | Bezpłatnie (w ramach ubezpieczenia). | Wysoki, zależny od wybranej metody i kliniki, od kilku do kilkunastu tysięcy złotych. |
| Komfort | Standardowy standard opieki szpitalnej. | Często wyższy standard opieki, indywidualne podejście, nowocześniejsze sale. |
Lepiej zapobiegać niż leczyć: skuteczna profilaktyka haluksów krok po kroku
Dobór idealnego obuwia: przewodnik po zdrowych butach na co dzień
Profilaktyka haluksów zaczyna się od podstaw od wyboru odpowiedniego obuwia. Pamiętaj, że Twoje stopy pracują przez cały dzień, dlatego zasługują na komfort i wsparcie. Unikaj butów, które są zbyt ciasne, mają wąskie noski lub wysokie obcasy, ponieważ to one najczęściej przyczyniają się do powstawania i pogłębiania deformacji. Inwestycja w zdrowe buty to inwestycja w zdrowie Twoich stóp na lata.
- Szerokie noski: Buty powinny zapewniać palcom wystarczająco dużo miejsca do swobodnego ułożenia.
- Płaski obcas: Idealna wysokość obcasa to maksymalnie 2-3 cm. Wysokie obcasy przenoszą nacisk na przodostopie.
- Miękkie i elastyczne materiały: Obuwie powinno być wykonane z materiałów, które dopasowują się do stopy, a nie ją uciskają.
- Dobre wsparcie łuku stopy: Wkładka powinna zapewniać odpowiednie podparcie dla łuku stopy, zapobiegając jego opadaniu.
Proste ćwiczenia dla zdrowych stóp, które wykonasz w domu
- Zbieranie palcami ręcznika: Usiądź wygodnie, połóż ręcznik na podłodze przed sobą i próbuj zebrać go palcami stóp. Powtórz kilkanaście razy.
- Toczenie piłeczki: Usiądź i postaw stopę na małej piłeczce (np. tenisowej). Masuj nią podeszwę stopy, wykonując okrężne ruchy.
- Chodzenie na palcach i piętach: Wstań i przejdź kilka metrów na palcach, a następnie na piętach. Wzmacnia to mięśnie stóp i łydek.
Przeczytaj również: Plastry na haluksy: jak działają? Prawda o leczeniu i ulgi
Haluksy a jakość życia: jak radzić sobie z codziennymi ograniczeniami?
Haluksy mogą znacząco obniżyć jakość życia, powodując ból, dyskomfort i ograniczając swobodę ruchów. Na szczęście istnieje wiele sposobów, aby sobie z tym radzić. Przed podjęciem leczenia kluczowe jest dostosowanie obuwia wybieraj buty szerokie, z miękkich materiałów, na płaskim obcasie, które nie uciskają bolącego miejsca. Wkładki ortopedyczne mogą pomóc w odciążeniu stopy i zmniejszeniu bólu. W okresach nasilenia dolegliwości warto stosować zimne okłady i leki przeciwbólowe. Nawet po operacji, gdy rekonwalescencja wymaga czasu, cierpliwość i stosowanie się do zaleceń lekarza oraz fizjoterapeuty są niezbędne. Pamiętaj, że dbanie o stopy to proces, który wymaga konsekwencji, ale przynosi ogromne korzyści w postaci poprawy komfortu życia i możliwości cieszenia się aktywnością bez bólu.